
当センターは、泌尿器科、呼吸器外科、外科、耳鼻咽喉科・頭頸部外科という複数の診療科が一つの部門として集約することで、機能的に手術を実施できる体制を整えています。
高い専門性や技術を持ち、豊富な実績を有する医師で構成され、厳しい認定を受けた医師が多数在籍しています。ロボット手術を含むがん治療において、ハイレベルな「医師・技術」「実績」「治療環境」「サポート体制」を備えた病院として、今後もより良い医療を提供してまいります。


泌尿器科では前立腺がんの前立腺全摘除術、腎がんの腎部分切除、膀胱がんの膀胱全摘除術、腎盂尿管移行部狭窄に対する治療をロボット手術で行っています。6カ所の小さな傷口からできる手術で、出血が少なく、合併症を抑えられるのが特徴です。
ロボットのアームで細かい操作が可能なため、排尿などの機能を温存できる可能性が高いというメリットがあります。低侵襲なので、手術の翌日には立って歩けるほどに回復する患者さんもいらっしゃいます。
また、泌尿器科では、腫瘍塞栓などのロボット手術では対応できないような広範囲にわたる切除術にも対応しているほか、難症例にも対応できるのが強みです。

患者さんにとって、手術は大きな決断を要する一大事です。手術そのもの、あるいはその後の人生について大きな不安を持ちながら、病院を信じて命を預けてくださっていると感じています。そのような患者さんに低侵襲な治療を提供できるのがロボット手術です。手術後に早く元気になっていただき、日常生活に戻っていただくようにサポートするのが我々の使命です。
ロボット手術に加え、手術前後に適切な治療をすることでさらに患者さんの回復が早められることが報告されています。泌尿器科では2021年より「術後早期回復プログラム(Enhanced recovery after surgery:ERAS)」を開始し、ロボット手術を受ける患者さんに提供しています。
(※1)Preservation of pelvic floor muscles contributes to early continence recovery after robot-assisted radical prostatectomy. Nakamura M, et al. PLoS One. 2022;17(10):e0275792.)


呼吸器外科のロボット手術は肺良性および悪性腫瘍に対する肺葉切除術、区域切除良性および悪性縦隔腫瘍摘出術、重症筋無力症に対する拡大胸腺全摘除術が保険適応となっています。当科は保険適応の範囲内でロボット手術を実施しています。2018年からロボット手術を開始し、従来の開胸手術、胸腔鏡手術をもとにロボット手術の経験を積み、技術を向上させてきました。ロボット手術を含めたダメージの少ない手術で、最良な結果が得られる術式を提示します。


ロボットによる胃や直腸の切除術に続いて、膵切除術も2020年4月に保険適応となりました。膵切除術には、膵臓の右側を切除する膵頭十二指腸切除術と、左側を切除する膵体尾部切除術があり、当院では2023年7月にロボット支援による膵体尾部切除術を開始いたしました。ロボット支援による膵体尾部切除術の対象とする疾患は、開始当初は膵臓の左半分にできた良性腫瘍や神経内分泌腫瘍としておりましたが、現在は膵癌を含む悪性腫瘍へと対象を拡大してきております。

消化器疾患において高い専門性を備える外科では、食道がん、胃がん、結腸がん、直腸がん、膵臓がんを対象にロボット手術を実施しています。私は下部消化管が専門ですので、結腸がんと直腸がんをロボットで手術しています。
腹腔鏡下手術と比べたロボット手術のメリットは、アームがお腹の中で自在に曲げられるので、他の臓器に囲まれた結腸や直腸の手術においても、不必要な部分を傷つけることなく、より繊細な手術が可能になります。傷口が小さいため臓器が乾燥によるダメージを受けにくく、手術部位感染や合併症を引き起こす確率も下がります。また直腸がんの手術では、肛門が温存できる可能性が高まることに加えて、神経損傷のリスクが大幅に軽減され、術後の排尿障害を抑えられることにあります。

消化器疾患において高い専門性を備える外科では、食道がん、胃がん、直腸がんを対象にロボット支援手術を実施しています。私が専門としている胃がんと食道がんに対する手術のうち、ロボット支援手術のメリットは、関節のあるアームと拡大視効果によって細い血管や細い神経を1本1本ていねいに処理することができ、取ってこなければならない組織と残してこなければならない組織の間を切ったり、はがしたりする際にも、からだに残してくる臓器にもおおきなダメージをあたえることなく操作ができる可能性が非常に高まることだと考えています。食道がんでは、反回神経といって、発声や嚥下(飲み込み)機能を司る神経の周囲にリンパ節転移をきたしてくることがありますが、反回神経を繊細に扱って温存できるのもロボット支援手術の強みと考えています。
また、胃がんの手術の場合では、すい臓に接しているリンパ節を一緒にとる必要がありますが、ロボット支援手術では、関節機能をもちいた繊細な操作によりすい臓にほとんどダメージをあたえずに取ることも可能です。胃がんに対するロボット支援手術の場合、直近の報告では、腹腔鏡手術と比較して出血量がより少なく、入院期間もより短く、合併症も軽減されることが分かっています。

手術などによって排泄口(ストーマ)を増設された方、増設を予定している方、
ご家族の方を対象にストーマ外来で相談を受けています。

当院では、先進設備をそろえ、豊富な診療実績を誇る医師・スタッフの連携により、早期発見に力を入れた低侵襲な治療を実践しています。急性期治療やがん治療で専門的な医療を提供すると同時に、入退院のサポート体制を整え、地域の病院やクリニックと協力しながら地域医療を支える役割を担っています。



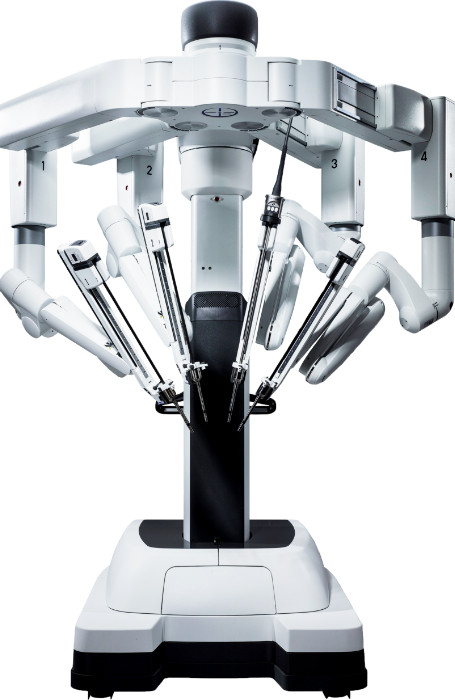
ダ・ヴィンチは、アメリカで開発された最新鋭の内視鏡手術支援ロボットです。ロボット手術では、手術に必要な切開部位が小さく、出血も少ないため、術後の回復が早く、患者さんの負担が少ないことが特徴です。
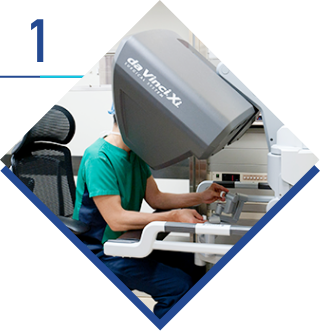
術者(医師)はサージャンコンソールと呼ばれる部分に着座。3Dモニターに映し出される患者さんの術野の拡大画像を確認しながら手元のハンドルを操作し、遠隔でロボットアームに装着された鉗子やメスを動かします。
ダ・ヴィンチの鉗子は関節構造を持ち、人間の手より大きな可動域と手ぶれ補正機能を備えているため、術者は自らの手を動かしているような感覚で、より精緻な手術を行うことが可能です。






当センターにおいて、健康保険で受けられるのは腎がん、前立腺がん、膀胱がん、原発性肺がん、転移性肺腫瘍などの肺悪性腫瘍、縦隔腫瘍全般(胸腺腫、神経原性腫瘍など)、重症筋無力症、胃がん、直腸がん、食道がん、結腸がん、すい臓がん(膵体尾部切除)、咽頭がん(上咽頭がん、中咽頭がん、下咽頭がん)、喉頭がんのロボット手術です。
患者さんの年齢により、負担割合が異なります。開腹手術と比較しても、負担額は変わりません。
※ 入院の日数などにより変動します。
※ 高額療養費制度を利用すると所得に応じて実際の負担額は減額されます。
←左右にスワイプしてご覧ください。→
| 対象者 | 医療費用負担額 | 高額療養費制度 | 実際の窓口負担額 | |
|---|---|---|---|---|
| 現役並み所得者 | 課税所得690万円以上 | 約495,000円 | 約 261,000円 | |
| 課税所得380万円以上 | 約 180,000円 | |||
| 課税所得145万円以上 | 約 95,000円 | |||
| 一般 | 課税所得145万円以下 |
|
57,600円 | |
| 低所得者 | 住民税非課税(低所得Ⅱ) | 24,600円 | ||
| 住民税非課税(低所得Ⅰ) | 15,000円 | |||
←左右にスワイプしてご覧ください。→
| 対象者 | 医療費用負担額 | 高額療養費制度 | 実際の窓口負担額 |
|---|---|---|---|
| 年収約1,160万円以上 | 約495,000円 | 約 261,000円 | |
| 年収約770万円〜1,160万円 | 約 180,000円 | ||
| 年収約370万円〜770万円 | 約 95,000円 | ||
| 年収約370万円以下 | 57,600円 | ||
| 住民税非課税 | 35,400円 |
※1 低所得者Ⅱ
世帯員全員が①市町村民税非課税者、又は②生活保護法の要介護者であって、
自己負担限度額・食事標準負担額の減額により保護が必要でなくなる者
※2 低所得者Ⅰ
世帯員全員が「低所得者Ⅱ」に該当し、さらにその世帯所得が一定基準以下
保険適用外の手術の費用については、担当医に確認してください。
外来受診時にご要望をお伝えください。ただし、患者さんの状態や症状、手術経歴によっては、ロボット手術を受けられない場合がございます。患者さんにとって最適な治療方法を提案させていただきます。
可能です。不安があれば外来の医師、看護師に何でもご相談ください。
