炎症性腸疾患とは、長期にわたり消化管に原因不明の炎症や潰瘍を生じ、出血、下痢、体重減少、発熱などのさまざまな症状をおこす病気の総称です。炎症性腸疾患は、主に潰瘍性大腸炎とクローン病の2つを指します。潰瘍性大腸炎とクローン病の症状、検査などについて、NTT東日本関東病院の松橋信行先生にお話を伺いました。
炎症性腸疾患とは?
消化管に原因不明の炎症や潰瘍を生じ、さまざまな症状を起こす病気
炎症性腸疾患とは、長期にわたり消化管に炎症、潰瘍を生じ、出血、下痢、体重減少、発熱などの症状をおこす病気のうち、感染症など原因がわかっているものを除いたものの総称です。
主に、潰瘍性大腸炎とクローン病を指す
炎症性腸疾患は、主に潰瘍性大腸炎とクローン病という2つの疾患を指します。
潰瘍性大腸炎では主に大腸のみが、クローン病では小腸、大腸、肛門をはじめとする消化管のさまざまな部位が侵されます。
潰瘍性大腸炎は、30歳以下の成人に多くみられますが、小児や50歳以上でも発症する可能性があります。日本における潰瘍性大腸炎の患者数は、170,781人注1であり、徐々に増加しています。一方、クローン病は10歳代〜20歳代の若年者での発症が多く、日本における患者数は40,885人注2であり、増加の傾向がみられます。
注1・・・2014年度の特定疾患医療受給者証所持者数(出典:難病情報センター)
注2・・・2014年度の特定疾患医療受給者証所持者数(出典:難病情報センター)




炎症性腸疾患の原因とは?
さまざまな要素が複合的に関与している
炎症性腸疾患の発症には、遺伝要因、食事、腸内細菌、免疫などが複合して関与していると考えられており、ひとつの原因で説明することはできません。
遺伝的素因をもつ方が、腸内細菌やほかの物質に対して異常・過剰な免疫反応を起こした結果、発症すると考えられており、詳しいメカニズムについては、現在も解明が進められています。
腸管免疫のバランスが崩れることで過剰な反応が起きている?
そもそも、腸の中は口から入って肛門へ抜ける1本道で、外界と連続した空間の延長です。そのため、おびただしい数の腸内細菌や飲食物由来の多くの物質が入っており、それらが粘膜という非常に薄い層で体内と隔てられています。
そのような異物に対し、無害なものは排除せず、有害なものに対しては静かに防御・排除するという高度で複雑なプロセスが、腸粘膜では普段から行われているのです。これを腸管免疫といいます。
ほんのわずかに腸管免疫のバランスが崩れると、本来有害なものに対して発動されるべき排除反応が自己の細胞に対して発動される、あるいは過剰な反応が起きることで、自らを傷つけてしまうと考えられています。
潰瘍性大腸炎の症状
便の軟化、排便回数の増加、血便などが起こる
便が軟らかくなり、排便の回数が増えていき、さらには便に血液が混じる(血便)ようになっていきます。夜間眠っているときに便意で目覚めたり、排便後にもまだ便が出し切れていないような感じがしたりすることもあります。
さらに病状が進むと、発熱や腹痛、体重減少、貧血などの症状が起こることがあります。潰瘍性大腸炎では、「今月の初めころから」といったふうに、患者さんご自身で発症時期がはっきりとわかることも比較的に多いです。

クローン病の症状
腹痛や下痢、体重減少などが多くみられる
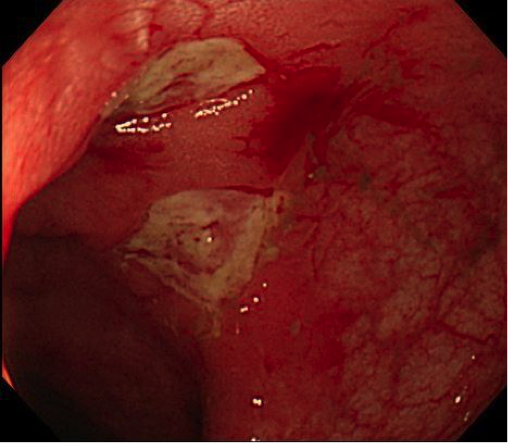
比較的多くみられる症状は、腹痛や下痢、体重減少です。腸の病変の発見より先に、肛門病変、特に治りにくい痔瘻がみられることもよくあります。また、発熱、血便、倦怠感、貧血などもしばしば現れます。
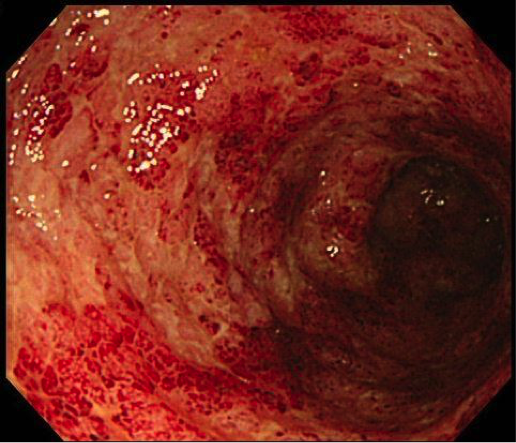
クローン病では腸に深い潰瘍(粘膜の一部にできる組織欠損)が慢性的に続き、その結果、腸が変形して狭窄(狭くなる)、瘻孔(腸の潰瘍の穴がほかの腸の部位などとつながってしまう)、膿瘍(膿がたまる)などの問題を起こすことがあります。腸管が狭窄している部分で内容物が通過困難となり、腸閉塞状態となって腹痛・嘔吐で救急車、というケースもみられます。
ケースにより症状はさまざま。自覚症状がないまま経過することもある
クローン病の症状は患者さんによりさまざまで、腸に病変があってもたいした自覚症状がないまま数年間経過していた、といったこともまれではありません。健康診断の血液検査で、重い貧血や栄養不良、炎症反応などが指摘され、よくよく聞いてみると「そういえば、2年ほど前からときどき腹痛があった」というケースもみられます。
潰瘍性大腸炎の検査・診断
まずは症状の経過と病歴を確認。必要に応じて感染症の検査を行う
潰瘍性大腸炎の診断は、症状の経過と病歴などを確認することから始まります。
発症間もない場合、血性下痢を引き起こす感染症などと区別することが必要です。必要に応じて、下痢の原因となる感染症(細菌、ウイルスなど)を検査します。
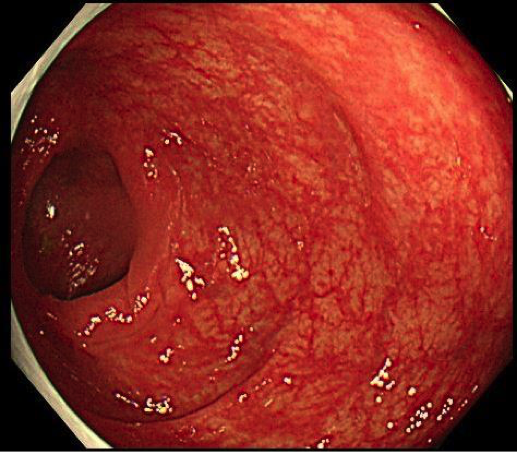
下痢が2〜3週間以上おさまらない場合は、潰瘍性大腸炎の可能性を考え、内視鏡やX線による大腸検査を行います。この検査で炎症や潰瘍の形態、病変の範囲を調べ、大腸粘膜の一部を採取して病理診断を行うこともあります。
診断確定後はたびたび大腸検査をする必要はありません。しかし、特に炎症が重度で病変範囲が広かった場合は、発症後10年、20年以上経過してから悪性度の高い大腸がんが発生することがあるため、その観点から検査を行うことがあります。
クローン病の検査・診断
症状や血液検査の異常でクローン病を疑い、画像検査などを行う
腹痛、体重減少、肛門病変、下痢・血便などの症状や、貧血・炎症反応・低栄養などの血液検査の異常からクローン病を疑うことが、診断の第1歩となります。そして、画像検査や病理検査を行い、特徴的な所見が認められた場合、クローン病と診断されます。
画像検査としては、大腸内視鏡、上部消化管内視鏡、小腸内視鏡、小腸造影、CT、MRIなどを行います。また、肛門病変の所見や、内視鏡検査や手術の際に採取される検体の病理検査の所見も診断に役立ちます。
一般的には、小腸の病変の評価にはカプセル内視鏡が有用です。しかし、クローン病の場合は腸の狭窄が多く、カプセルが引っかかって出てこなくなってしまう恐れがあるため、実施するかどうかは専門の医師が慎重に判断します。
松橋信行先生からのメッセージ

潰瘍性大腸炎とクローン病は、厚生労働省によって難病に指定されています。しかしながら、難病とはいえ有効な治療薬が存在し、また、近年新薬の開発も進んでいます。
潰瘍性大腸炎は薬物治療が中心であり、治療によって状態が落ち着いた場合には、ほとんど治療しなくてよくなることもあります。
一方、クローン病は基本的に、継続的な治療が必要となります。症状があまりないからといって治療を長く休んでいると、腸の狭窄、瘻孔などが起こり、手術が必要になる場合があります。そのため、主治医の指示を守り、きちんと治療を続けていただければと思います。
先述したような症状があり、まだ診断が確定していない場合には、かかりつけ医の先生に相談して消化器専門医を紹介していただき、検査を受けるとよいでしょう。
NTT東日本関東病院 消化器内科
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
「潰瘍性大腸炎」を登録すると、新着の情報をお知らせします
本ページにおける情報は、医師本人の申告に基づいて掲載しております。内容については弊社においても可能な限り配慮しておりますが、最新の情報については公開情報等をご確認いただき、またご自身でお問い合わせいただきますようお願いします。
なお、弊社はいかなる場合にも、掲載された情報の誤り、不正確等にもとづく損害に対して責任を負わないものとします。
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。

